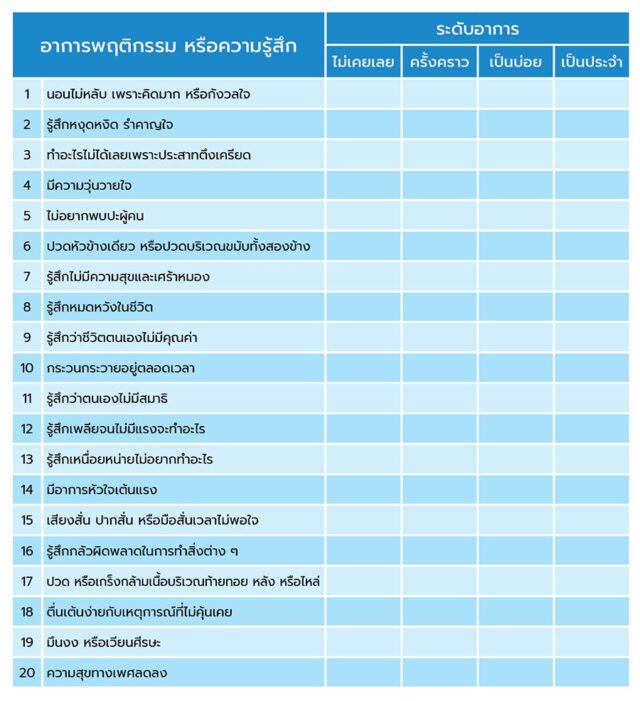
เวียนศีรษะ (Dizziness) เป็นอาการที่สามารถพบได้บ่อย โดยเฉพาะในผู้สูงอายุ เกิดจากการที่ระบบการทรงตัวที่ต้องมีการทำงานสัมพันธ์กันของการมองเห็น การได้ยินหรือสมอง มีความผิดปกติหรือทำงานไม่สอดคล้องกัน โดยอาจพบอาการอื่น ๆ เกิดขึ้นร่วมได้ คือ อาเจียนคลื่นไส้หรืออาจจะรู้สึกบ้านหมุน โคลงเคลงได้เช่นกัน อาการเวียนศีรษะนี้มักส่งผลต่อกิจกรรมต่าง ๆ ที่ต้องใช้การทรงตัว ไม่ว่าจะเป็นการ ยืน เดิน วิ่ง เป็นต้น และยังมีผลต่อกิจวัตรประจำวันโดยตรงอีกด้วย
อาการ
อาการเวียนศีรษะไม่จัดว่าเป็นโรค แต่อาจเป็นอาการที่เกิดมาจากโรคต่าง ๆ โดยสามารถพบอาการได้ในหลายลักษณะ ดังนี้
- เวียนศีรษะแบบหน้ามืดจะเป็นลม โดยความรู้สึกจะเหมือนกับหัวเบา ๆ ตัวเบา ๆ หวิว ๆ ลอย ๆ
- เวียนศีรษะแบบมึนงง มีอาการมึนศีรษะ วิงเวียน งง สับสนหรือไม่สามารถทรงตัวได้
- เวียนศีรษะบ้านหมุน (Vertigo) จะรู้สึกว่าสิ่งรอบตัวเราหมุนในขณะที่ตัวเราอยู่กับที่ หรือตัวเราเองหมุนทั้ง ๆ ที่เรายืนนิ่งอยู่กับที่
- อาการทรงตัวไม่อยู่แต่ไม่มึนงง
อาการเวียนศีรษะมักจะส่งผลต่อกิจวัตรประจำวันของเรา อาจจะมีอาการแค่สักพักแล้วหายไป แต่ในบางรายอาการก็อยู่นานเป็นวันหรือสัปดาห์ ทำให้ไม่สามารถทำกิจกรรมต่างๆ ได้ หากอาการรุนแรงขึ้น อาจจะพบความผิดปกติต่าง ๆ ร่วมด้วย เช่น ปัญหาแขนขาอ่อนแรง ปัญหาหาเรื่องการได้ยินที่ลดลง อาจมีบางรายที่มีอาการหูอื้อหรือเสียงในหูร่วมด้วย
เมื่อไรจึงควรไปพบแพทย์
อาการเวียนศีรษะเกิดได้จากหลายสาเหตุ โดยมักจะเกิดในช่วงเวลาสั้นๆ เกือบไม่กระทบต่อการดำเนินชีวิตประจำวัน อย่างไรก็ตามในรายที่เกิดขึ้นบ่อยๆ หรือเกิดเป็นเวลานานๆ มีแนวโน้มส่งผลต่อการดำเนินชีวิตประจำวัน ควรรีบปรึกษาแพทย์ เพื่อหาสาเหตุและวางแผนการรักษา ทั้งนี้หากปล่อยไว้อาจทำให้เกิดความผิดปกติต่าง ๆ ร่วมด้วย เช่น แขนขาอ่อนแรง การได้ยินที่ลดลง การทรงตัว นั่ง ยืน เดิน ลำบาก เป็นต้น
สาเหตุ
ต้องเข้าใจก่อนว่าเวียนศีรษะนั้นเป็นอาการของโรค ซึ่งอาจจะมีสาเหตุจากโรคอื่น ที่ทำให้เกิดอาการเวียนศีรษะ โดยสาเหตุที่เป็นไปได้มีดังนี้
- โรคน้ำในหูไม่เท่ากัน (Meniere’s Disease) เป็นโรคที่เกิดจากความผิดปกติของน้ำที่อยู่ภายในหูชั้นในและแรงดันของน้ำนั้น ทำให้เกิดอาการเวียนศีรษะ หูอื้อหรือแน่นหู ร่วมกับการได้ยินลดลงหรือได้ยินเสียงที่ผิดปกติไป
- โรคหินปูนในหูชั้นในเคลื่อน (Benign Paroxysmal Positional Vertigo: BPPV) เกิดจากตะกอนหินปูนที่อยู่ในอวัยวะควบคุมการทรงตัวภายในหูชั้นในหลุดออกมาจากตำแหน่งที่อยู่เดิม ทำให้เกิดอาการเวียนหัวในขณะเปลี่ยนท่าทางของศีรษะไปมา เช่น การก้มเงย หรือหันเร็ว ๆ เป็นต้น
- โรคประสาทหูชั้นในอักเสบ (Labyrinthitis) เกิดจากจากการติดเชื้อไวรัสของหูชั้นในและเกิดการอักเสบขึ้น โดยจะส่งผลกระทบต่อระบบการทรงตัวของร่างกายให้ไม่สามารถควบคุมการทรงตัวได้
- โรคไมเกรน (Migraine) เกิดจากการที่การเปลี่ยนแปลงของหลอดเลือดที่ไม่เลี้ยงสมอง อาจจะทำให้เลือดไปเลี้ยงไม่พอในส่วนนั้นและเกิดอาการเวียนศีรษะได้ อาจมีอาการนานหลายวันหรือหลายชั่วโมงก็ได้
- โรคประสาทการทรงตัวอักเสบ (Vestibular Neuronitis) เกิดจากการอักเสบเส้นประสาทการทรงตัวจากท่อครึ่งวงกลมภายในหูชั้นในส่งสัญญาณการทรงตัวของร่างกายไปยังสมอง 2 ข้างไม่เท่ากัน
- ระบบหมุนเวียนโลหิตที่ผิดปกติ อาจเกิดได้จากภาวะโลหิตต่ำหรือภาวะโลหิตตกจากการเปลี่ยนท่าทางที่รวดเร็ว (Orthostatic Hypotension) เกิดได้ในคนที่นอนติดเตียงเป็นเวลานานหรือผู้ป่วยที่ไม่ค่อยได้อยู่ในท่าทางที่ตั้งตรง อาจจะทำให้ความดันตกขณะเปลี่ยนท่าทางและเกิดอาการเวียนศีรษะได้
- ความผิดปกติที่สมอง สมองส่วนซีรีเบลลัม (Cerebellum) และก้านสมอง (Brainstem นั้นเป็นส่วนที่คอยควบคุมการทรงตัวและการทำงานสอดประสารสัมพันธ์กัน หากว่าเกิดความผิดปกติที่สมองส่วนดังกล่าวจะทำให้สูญเสียการทรงตัวและเกิดอาการเวียนศีรษะได้เช่นกัน โดยอาการแบบนี้มักพบได้น้อย แต่มีความรุนแรง ซึ่งอาจนำไปสู่อาการแขนขาอ่อนแรงเป็นอัมพฤกษ์และอัมพาตได้
- สาเหตุอื่นๆ อาจเกิดได้จากโรคทางระบบกล้ามเนื้อและประสาทสัมผัสส่วนปลาย (Somatosensation และ Proprioception) ภาวะโลหิตจาง ภาวะการเสียน้ำและเกลือแร่ ภาวะน้ำตาลในเลือดต่ำ ความเครียด ยาบางชนิดที่มีผลต่อระบบประสาททรงตัวภายในหูชั้นใน การดื่มแอลกอฮอล์ ชา กาแฟ เป็นต้น
การวินิจฉัย
เนื่องจากอาการเวียนศีรษะนั้นไม่มีความจำเพาะเจาะจงเป็นโรค แต่เป็นหนึ่งในอาการของโรคเพียงเท่านั้น ทำให้แพทย์ต้องซักประวัติผู้ป่วยอย่างละเอียด เช่น ประวัติการเจ็บป่วยในอดีต การใช้ยาหรืออุบัติเหตุต่าง ๆ ที่อาจจะกระบนกระเทือนที่สมอง จากนั้นจะทำการตรวจพิเศษอื่นๆ ประกอบการวินิจฉัย ดังนี้
- การทดสอบ Dix-Hallpike Maneuver เป็นการตรวจการเคลื่อนไหวของศีรษะ โดยมักจะตรวจในผู้ป่วยมีข้อสันนิษฐานว่าเวียนศีรษะจากโรคหินปูนในหูชั้นในเคลื่อนหลุด โดยแพทย์จะให้ผู้ป่วยล้มตัวลงนอนอย่างรวดเร็วในท่าตะแคงศีรษะและห้อยศีรษะเล็กน้อย จากนั้นจะทำการสังเกตการกระตุกของลูกตา (Nystagmus) ซึ่งหากผู้ป่วยเป็นโรคหินปูนในหูชั้นในเคลื่อนร่วมกับอาการเวียนศีรษะจะพบอาการกระตุกของดวงตา
- การตรวจการทำงานของประสาทหูชั้นใน (Vestibular Function Test) การตรวจทางด้านประสาทการได้ยินเพื่อหาความผิดปกติที่เกิดขึ้นร่วมกับระบบการทรงตัวและรักษาสมดุล
- การตรวจการเคลื่อนไหวของดวงตา แพทย์จะตรวจโดยให้ผู้ป่วยมองตามวัตถุที่เคลื่อนไหว และสังเกตดวงตา
- การทดสอบการทรงตัว (Post urography) เป็นการทดสอบการเคลื่อนไหวของร่างกายว่าส่วนใดเป็นส่วนที่เป็นปัญหาต่อการทรงตัว โดยจะให้ทรงตัวในสภาวะและท่าทางต่างๆ
- การตรวจทางห้องปฏิบัติการ (Lab Investigation) เพื่อหาความเข้มข้นของเลือด การติดเชื้อต่าง ๆ
- การตรวจทางรังสี โดยจะทำการตรวจเพื่อหาร่องรอยการเกิดโรคที่สมอง เนื้องอกหรือการกดเบียดทับเนื้อสมอง โดยจะทำการตรวจ CT-Scan หรือ MRI
การรักษา
การรักษาอาการเวียนศีรษะ ในเบื้องต้นนั้นหากมีอาการเวียนศีรษะ ควรหยุดพักกิจกรรมต่าง ๆ โดยการนั่งหรือนอนราบโดยให้ศีรษะยกขึ้นสูงเล็กน้อย แต่หากเป็นรุนแรงขึ้นหรือเป็นซ้ำ ๆ บ่อย ๆ ควรไปพบแพทย์เพื่อทำการรักษา โดยแพทย์จะทำการรักษาตามสาเหตุการเกิดอาการของผู้ป่วยเป็นหลัก ดังนี้
- โรคหินปูนในหูชั้นในเคลื่อน (Benign Paroxysmal Positional Vertigo: BPPV) รักษาโดยการทำกายภาพบำบัดด้วยการจัดท่าของศีรษะเพื่อให้หินปูนกลับเข้าที่ และยังต้องระวังท่าการก้มหรือเงยคอ เนื่องจากอาจจะทำให้กลับมาเป็นซ้ำได้อีก
- โรคไมเกรน (Migraine) รักษาโดยการหลีกเลี่ยงสิ่งที่กระตุ้นให้เกิดอาการ ไม่ว่าจะเป็นการนอนดึก นอนมาก งดแอลกอฮอล์ งดการสูบบุหรี่ หรือแม้กระทั่งปัจจัยทางจิตใจ เช่น ความเครียดและวิตกกังวล รูปแบบกิจกรรมที่มีผลก่อให้เกิดไมเกรนและนำมาสู่อาการเวียนศีรษะ
- โรคน้ำในหูผิดปกติหรือไม่เท่ากัน (Meniere’s Disease) เป็นการรักษาแบบประคับประคอง เน้นการบรรเทาอาการเวียนศรีษะเป็นหลัก
- โรคประสาททรงตัวอักเสบ (Vestibular Neuronitis) เป็นการรักษาแบบประคับประคอง เพื่อการบรรเทาอาการเวียนศีรษะ เช่น ให้ยาลดอาการเวียนศีรษะ และยังต้องทำการรักษาควบคู่กับการทำกายภาพบำบัดเพื่อฟื้นฟูระบบการทรงตัว (Vestibular Rehabilitation) เพื่อให้ได้ผลการรักษาที่ดีที่สุด
- โรคที่เกี่ยวกับระบบไหลเวียนโลหิต ต้องรักษาตามสาเหตุของโรคนั้น เช่น ภาวะน้ำตาลในเลือดต่ำ โรคโลหิตจาง หรือโรคความดันโลหิตสูงที่รับประทานยาลดความดันโลหิต มีผลทำให้เกิดความดันโลหิตต่ำ ไม่เพียงพอต่อการไปเลี้ยงสมอง ผู้ป่วยมักมีอาการหน้ามืดหรือเป็นลมได้
- โรคที่เกิดจากความเครียดหรือโรคทางจิตเวช ผู้ป่วยมักมีอาการมากเวลาอยู่ในสถานการณ์บางอย่าง ทำให้เกิดอาการหายใจเร็วกว่าปกติมาก (Hyperventilation) จึงมีอาการหายใจไม่อิ่ม มือเท้าชาและเย็น หรือมือจีบเกร็ง และเวียนศีรษะ แน่นหน้าอก การรักษาทำโดยการควบคุมลมหายใจให้ช้าลง การลดความเครียดโดยวิธีต่างๆ และการปรึกษานักจิตวิทยาหรือจิตแพทย์
ข้อแนะนำและการป้องกัน
เวียนศีรษะนั้นเป็นอาการที่เกิดขึ้นได้จากหลายสาเหตุ หากเรารู้สาเหตุแล้ว เราจะสามารถหลีกเลี่ยงปัจจัยเสี่ยงเหล่านั้นได้ เพื่อลดอาการเวียนหรือมึนดังกล่าว เช่น หลีกเลี่ยงการดื่มชา กาแฟ ดื่มคาเฟอีน การสูบบุหรี่ รวมไปถึงการปรับเปลี่ยนพฤติกรรมให้เหมาะสม โดยการนอนหลับพักผ่อนให้เพียงพอ ทานอาหารที่มีประโยชน์ อีกทั้งต้องระวังการเคลื่อนไหวของร่างกายที่ต้องทำอย่างระมัดระวังและช้า ไม่รวดเร็วจนเกินไป ซึ่งอาจทำให้เกิดการเวียนศีรษะได้ และยังต้องหลีกเลี่ยงปัจจัยที่อาจก่อเกิดความเครียดและทำให้จิตใจแจ่มใสอยู่เสมอ
แหล่งข้อมูล : www.siphhospital.com www.bumrungrad.com
ภาพประกอบ : www.freepik.com