ข้อเท้าเคล็ด เส้นเอ็นฉีกขาด (Ankle sprain) มักจะเกิดจากอุบัติเหตุที่ไม่รุนแรง เช่น หกล้มแล้วข้อเท้าบิด ตำแหน่งที่พบบ่อย คือ เส้นเอ็นข้อเท้าด้านนอก ปัจจัยที่ทำให้เกิดข้อเท้าเคล็ดได้บ่อย คือ เคยมีประวัติข้อเท้าเคล็ดมาก่อน รองเท้าไม่เหมาะสม น้ำหนักตัวมาก เดินหรือวิ่งบนพื้นที่ขรุขระ กล้ามเนื้อเส้นเอ็นรอบข้อเท้าไม่แข็งแรง กีฬาบางชนิด เช่น บาสเกตบอล แบดมินตัน เป็นต้น เอกซเรย์ข้อเท้า โดยส่วนใหญ่มักจะไม่พบสิ่งผิดปกติ แต่ถ้ามีอุบัติเหตุรุนแรง อาจพบมีกระดูกหัก ร่วมด้วย
ระดับความรุนแรง ข้อเท้าเคล็ด เส้นเอ็นฉีกขาด
- ระดับที่หนึ่ง เส้นเอ็นยึดข้อถูกเหยียดออกมากเกินไป และบางเส้นใยอาจฉีกขาด จะมีอาการปวดเล็กน้อยเวลากด หรือเคลื่อนไหวข้อ แต่มักจะไม่บวม ยังสามารถเดินลงน้ำหนักได้ตามปกติ มักจะหายภายใน 2 อาทิตย์
- ระดับที่สอง เส้นเอ็นยึดข้อมีการฉีกขาดบางส่วน จะมีอาการปวดและกดเจ็บมากพอควร รวมทั้งมีอาการบวมและฟกช้ำ เพราะเส้นเลือดล็ก ๆ ฉีดขาด ทำให้มีเลือดออก เวลาลงน้ำหนักจะรู้สึกปวด มักจะหายใน 4 – 6 อาทิตย์
- ระดับที่สาม เส้นเอ็นยึดข้อเส้นหนึ่งหรือหลายเส้นฉีกขาดจากกันทั้งหมด มีอาการปวด บวมและฟกช้ำมาก เคลื่อนไหวข้อหรือลงน้ำหนักไม่ได้ อาจใช้เวลารักษา 6 – 10 เดือนจึงจะหายสนิท ถ้าไม่ได้รับการรักษาอย่างเหมาะสมจะมีโอกาสเกิดภาวะแทรกซ้อนสูงมาก ในกรณีเป็นนักกีฬาอาชีพ อาจต้องรักษาด้วยวิธีผ่าตัดเย็บซ่อมเส้นเอ็น
ถ้าข้อเท้าบวมมาก เดินลงน้ำหนักไม่ได้ หรือลองรักษาแล้วอาการไม่ดีขึ้นใน 1 – 2 วัน จะต้องตรวจหาสาเหตุว่า เกิดจากอะไร
แนวทางการรักษา ข้อเท้าเคล็ด เส้นเอ็นฉีกขาด
แนวทางรักษา ขึ้นอยู่กับความรุนแรงของเส้นเอ็นที่ได้รับการบาดเจ็บ ซึ่งมีแนวทางทั่วไปดังนี้
- หลีกเลี่ยงการเคลื่อนไหวข้อเท้า เช่น การใช้ไม้ดาม ใส่
เฝือก ใช้ผ้ายืดพัน หรือใช้ไม้เท้าพยุงเวลาเดิน
- ถ้าเป็นข้อเท้าเคล็ด ระดับที่ 1 ใช้ผ้ายืดพัน หรืออุปกรณ์พยุงข้อเท้า
- ถ้าเป็นข้อเท้าเคล็ด ระดับที่ 2 ใส่เฝือก 2 – 4 อาทิตย์
- ถ้าเป็นข้อเท้าเคล็ด ระดับที่ 3 ใส่เฝือก 4 – 6 อาทิตย์ หรือผ่าตัดเย็บซ่อมเส้นเอ็น
- ในระยะ 24 – 48 ชั่วโมงแรกให้ประคบบริเวณที่บาดเจ็บด้วยความเย็น เช่น ใช้ผ้าหุ้มก้อนน้ำแข็ง เป็นต้น
- เมื่อพ้นระยะ 24 – 48 ชั่วโมง จึงประคบด้วยความร้อน เช่น น้ำอุ่น กระเป๋าไฟฟ้า ครีมนวด เป็นต้น
- ยกเท้าให้สูงกว่าระดับหัวใจเพื่อช่วยให้เลือดไหลเวียนได้ดีขึ้น เช่น เวลานอนก็ใช้หมอนรองขาเพื่อยกเท้าให้สูงขึ้น
- ถ้าปวดมากอาจรับประทานเลือด เช่น ยาพาราเซตตามอล หรือยาบรรเทาอาการปวด ลดการอักเสบ (NSAIDs)
- บริหารกล้ามเนื้อรอบ ๆ ข้อเท้า
- เคลื่อนไหวข้อ 6 ทิศทาง (กระดกขึ้น-งอลง บิดเข้า-บิดออก หมุนวนเข้า-หมุนวนออก) หรือ อาจใช้วิธีบริหารโดยเคลื่อนไหวปลายเท้า เหมือนกับการเขียนตัวหนังสือขนาดใหญ่ ๆ ก็ได้

- บริหารกล้ามเนื้อให้แข็งแรง โดยเกร็งกล้ามเนื้อค้างไว้ประมาณ 5 – 10 วินาที ใน 4 ทิศทาง คือ กระดกขึ้น งอลง บิดเท้าเข้าด้านใน และบิดเท้าออกด้านนอก ถ้าไม่ปวด ให้ถ่วงน้ำหนัก 0.5 – 4 กิโลกรัมที่บริเวณปลายเท้า หรือใช้เท้าดันกับขอบโต๊ะ อาจใช้ยางยืดหรือผ้ารัดที่ปลายเท้าเพื่อเพิ่มแรงต้านให้มากขึ้น ร่วมกับยืนยกส้นเท้า ยกปลายเท้าขึ้น

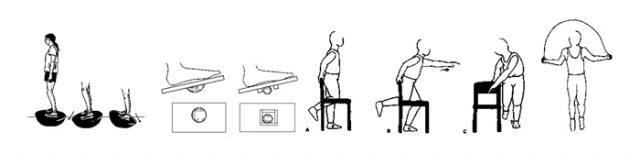
- บริหารประสาทรับความรู้สึกของข้อเท้า
- ยืนหรือนั่ง เหยียบบนหมอนนุ่ม ๆ แล้วลงน้ำหนัก ตามส่วนต่าง ๆ คือ ส้นเท้า ปลายเท้า ด้านในเท้า ด้านนอก
- วางเท้าบนแผ่นไม้ ที่เอียงกระดกได้ แล้วเหยียบให้แผ่นไม้กระดกไปทั้ง 4 ทิศทาง
- ยืนเท้าเดียว แล้วบิดตัว
- กระโดดเชือก (ต้องรอให้หายปวด ไม่มีอาการเสียวในข้อ ไม่มีข้อบวม)
อาการปวดข้อเท้าเรื้อรัง
โดยส่วนใหญ่ข้อเท้าเคล็ดมักจะหายใกล้เคียงปกติ ด้วยวิธีรักษาแบบไม่ผ่าตัด แต่มีผู้ป่วยบางรายจะเกิดอาการปวดข้อเท้าเรื้อรัง (ปวดนานกว่า 6 อาทิตย์) เคลื่อนไหวข้อได้ไม่เต็มที่ และเกิดข้อเท้าเคล็ดซ้ำได้ง่าย ซึ่งอาจเกิดจาก
- ไม่ได้ทำกายภาพบำบัดอย่างถูกต้องเหมาะสม ทำให้กล้ามเนื้อทำงานประสานกันได้ไม่ดี กล้ามเนื้อลีบ
- มีเนื้อเยื่อรอบข้อเท้าที่ฉีกขาดยื่นเข้าไปในข้อเท้า เมื่อกระดกข้อเท้าขึ้นก็จะถูกกระดูกหนีบทำให้ปวด
- มีกระดูกแตกร่วมด้วย แล้วมีกระดูกติดผิดรูป
- เส้นเอ็นฉีดขาดหลายเส้น แล้วไม่ได้รักษา ทำให้เส้นเอ็นไม่ติด หรือเส้นเอ็นติดในรูปแบบที่ไม่เหมาะสม
เมื่อไรถึงจะกลับไปเหมือนกับปกติ
- เมื่อเคลื่อนไหวข้อเท้า และเดินลงน้ำหนักโดยไม่ปวด สามารถยืนเขย่งยกส้นเท้าขึ้น นานกว่า 20 วินาที ยืนขาข้างเดียว (หลับตา) นานกว่า 30 วินาที และเส้นเอ็นกล้ามเนื้อข้อเท้า มีความแข็งแรง 70 – 80% เทียบกับข้างปกติ
- ถ้าลองวิ่งในแนวตรง วิ่งวนเป็นวงกลมหรือรูปเลขแปด แล้วไม่ปวด ก็ให้ลองวิ่งแบบสลับฟันปลา ถ้าสามารถวิ่งสลับฟันปลา โดยไม่ปวด และรู้สึกว่าข้อเท้ามั่นคงดี ก็สามารถกลับไปเล่นกีฬาได้แต่ต้องค่อยปรับความเร็ว-ความหนัก และถ้ารู้สึกผิดปกติ เจ็บ-บวมผิดปกติ ให้หยุด หรือลดความเร็ว-ความหนัก ต้องปรับเพิ่มลดตามอาการให้เหมาะสม
- ข้อเท้าเคล็ดจะหายเป็นปกติหรือไม่นั้น ขึ้นอยู่กับหลายปัจจัย เช่น อายุ ระดับความรุนแรง วิธีรักษาที่เหมาะสม การบริหารหรือทำกายภาพบำบัดเป็นต้น ส่วนใหญ่ใช้ระยะเวลารักษา ประมาณ 2 – 6 อาทิตย์ แต่เส้นเอ็นจะหายเป็นปกติใช้เวลาประมาณ 4 – 6 เดือน จึงควรใส่อุปกรณ์พยุงข้อเท้าอย่างน้อย 6 เดือนเพื่อป้องกันไม่ให้เกิดข้อเท้าเคล็ดซ้ำ
ภาพประกอบจาก : www.iwalk-free.com