เชื้อราเป็น 1 ใน 5 เชื้อโรคหลัก ได้แก่ แบคทีเรีย ไวรัส ริกเกตเซีย เชื้อรา และปรสิต ที่เข้าไปในร่างกายมนุษย์ ในบางภาวะจะก่อให้เกิดความผิดปกติในอวัยวะต่าง ๆ รวมถึงก่อให้เกิดโรคได้ โดยเชื้อรามีหลายชนิดพบได้ทั่วไปในสภาพแวดล้อมที่หลากหลาย เช่น ดิน น้ำ อากาศ พื้นผิวสิ่งของต่าง ๆ รวมถึงคนและสัตว์
เชื้อราสามารถพบได้ในหลายส่วนของร่างกายมนุษย์ แต่จะทำให้เกิดโรคได้ก็ต่อเมื่อมีปัจจัยเสี่ยง เช่น สภาพอากาศร้อน ความชื้นสูง ซึ่งทำให้เชื้อเติบโตได้ดี ผู้ป่วยที่มีภาวะภูมิคุ้มกันบกพร่อง มีการสัมผัสเชื้อโดยตรง หรือผิวหนังอยู่ในสภาพที่เอื้อต่อการติดเชื้อ
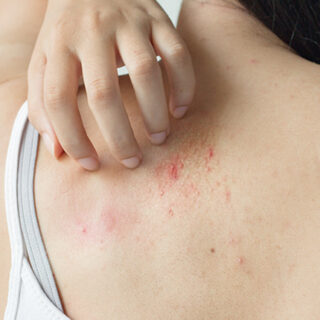
มาลาสซีเซีย (Malassezia) เป็นเชื้อราชนิดหนึ่งที่อาศัยอยู่บนผิวหนังของมนุษย์ โดยจะคอยกินไขมันที่หลั่งออกมาจากต่อมไขมันเป็นอาหาร ในบางสภาวะเชื้อราชนิดนี้ก็จะเจริญเติบโตได้ดี และก่อให้เกิดการอักเสบของผิวหนังตามส่วนต่าง ๆ ของร่างกาย เช่น
- ผิวหนังอักเสบเซ็บเดิร์ม (seborrheic dermatitis) หรือโรคต่อมไขมันอักเสบ พบบริเวณที่มีต่อมไขมันอยู่มาก เช่น ใบหน้า หลัง หน้าอก จมูก หนังศีรษะ รอบสะโพก ขาหนีบ โดยมีลักษณะเป็นผื่นแดง มีสะเก็ดสีขาว หรือสีเหลืองบริเวณผิวหนัง และมีอาการคัน
- สิวเชื้อรา หรือสิวยีสต์ (malassezia folliculitis)เป็นสิวที่เกิดจากการอุดตันของรูขุมขนและการติดเชื้อราชนิดนี้ โดยมักพบบริเวณหน้าอก แผ่นหลัง รวมถึงบริเวณหัวไหล่ คอ และใบหน้า
- เกลื้อน (pityriasis versicolor) เป็นการติดเชื้อราบริเวณผิวหนังชั้นตื้น โดยจะทำให้ผิวหนังเป็นผื่นสีขาว หรือสีน้ำตาล มักพบตามลำตัว แขนขา และหน้าอก
ทั้งนี้การรักษาอย่างถูกต้องและตรงจุดคือกุญแจสำคัญ
คีโตโคนาโซล (Ketoconazole) ยาที่ออกฤทธิ์โดยตรงกับ Malassezia
เชื้อราที่ผิวหนังรักษาได้โดยการใช้ยา ซึ่งมีทั้งชนิดที่เป็นยาทาและยารับประทาน ketoconazole (คีโตโคนาโซล) เป็นยาต้านเชื้อราในกลุ่ม imidazole ที่ออกฤทธิ์ในการยับยั้งการสร้างผนังเซลล์ของเชื้อรา โดยมีฤทธิ์ไปยับยั้งเอนไซม์ lanosterol 14α-demethylase ซึ่งจำเป็นต่อการสร้างผนังเซลล์ของเชื้อรา ส่งผลให้เชื้อราไม่สามารถเจริญเติบโตได้โดยเฉพาะกับเชื้อในกลุ่มมาลาสซีเซีย (malassezia species) ซึ่งเป็นสาเหตุหลักของปัญหาผิวหนังเรื้อรังที่กล่าวมาข้างต้น
สำหรับยารับประทานนั้น จะใช้ในกรณีที่มีการติดเชื้อรุนแรงและลุกลาม โดยต้องไปพบแพทย์ เพื่อรับการตรวจวินิจฉัยและวางแผนการรักษาที่ถูกต้อง
ประสิทธิภาพคีโตโคนาโซล (Ketoconazole) ครีม ในการรักษาโรคเชื้อรา
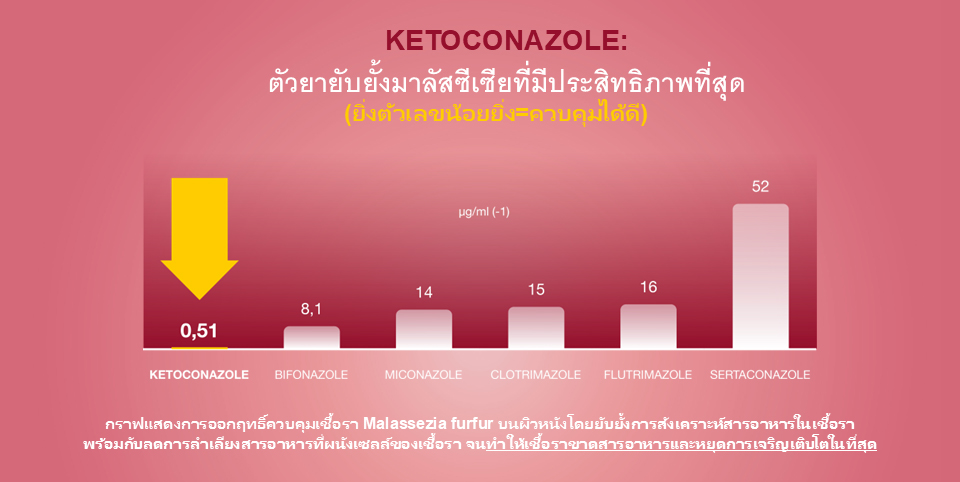
- งานวิจัยทดสอบฤทธิ์การต้านเชื้อมาลาสซีเซีย (malassezia) ในหลอดทดลอง ยืนยันว่าคีโตโคนาโซลมีฤทธิ์ยับยั้งเชื้อมาลาสซีเซียในหลอดทดลอง ได้ดีกว่ายาต้านเชื้อราในกลุ่ม imidazole ตัวอื่น ๆ 1 (รูปที่ 1)
.
รูปที่ 1
. - งานวิจัยโดยเก็บตัวอย่างจากผู้ป่วยเซ็บเดิร์มบนใบหน้า 30 ราย เทียบผู้ป่วยกลุ่มควบคุม (HC) 15 ราย ก่อนและหลังการรักษาด้วยคีโตโคนาโซล 2% พบว่า สามารถลดความรุนแรงของเซ็บเดิร์มได้ 73% และลดความคันเรื้อรังได้ 68% ภายใน 2 สัปดาห์แรกของการใช้ 2 (รูปที่ 2)
.

รูปที่ 2
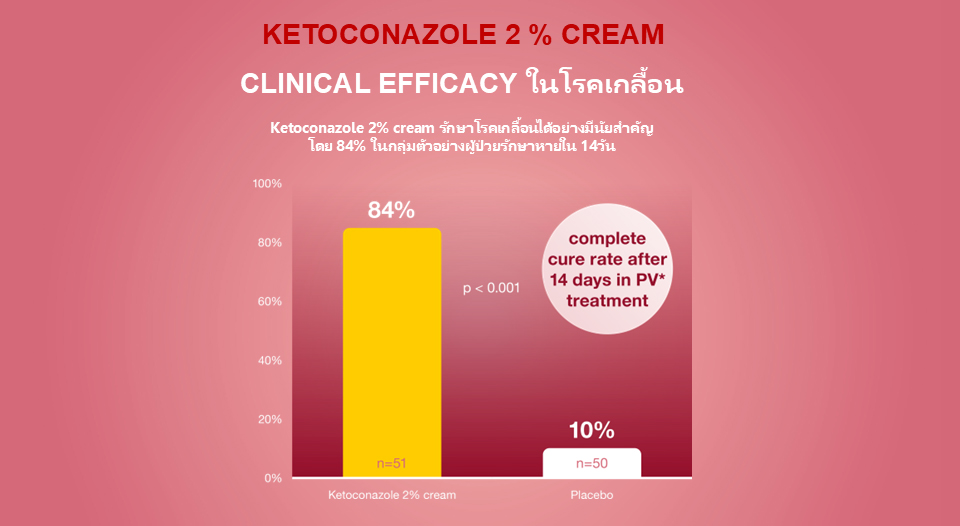
.. - งานวิจัยคีโตโคนาโซล 2% ชนิดครีม สามารถรักษาผู้ป่วยโรคเกลื้อน 84% ที่เป็นกลุ่มตัวอย่าง หายภายใน 2 สัปดาห์ โดยคีโตโคนาโซล ชนิดแชมพูอาบน้ำ สามารถรักษาโรคเกลื้อนได้ใน 31 วัน3 (รูปที่ 3)
.
รูปที่ 3
.
คีโตโคนาโซล (Ketoconazole) ความเข้มข้น 2% ใช้ทาเพื่อรักษาเชื้อราบนผิวหนัง เช่น กลาก เกลื้อน เซ็บเดิร์ม โดยทาลงบนผิวหนังบริเวณที่มีอาการ วันละ 2 ครั้ง ต่อเนื่องอย่างน้อย 2 – 4 สัปดาห์ เพื่อผลการรักษาที่ดี ป้องกันเชื้อดื้อยา เมื่ออาการหายดีแล้วควรใช้ต่อเนื่องไปอีกประมาณ 2 – 3 วัน ไม่ควรหยุดใช้ยาทันที
ปรึกษาและถามหาคีโตโคนาโซล (Ketoconazole) ครีมกับเภสัชกร หรือร้านยาใกล้บ้าน
- F Van Gerven, F C Odds. The anti-Malassezia furfur activity in vitro and in experimental dermatitis of six imidazole antifungal agents: bifonazole, clotrimazole, flutrimazole, ketoconazole, miconazoleand sertaconazole. Access: https://pubmed.ncbi.nlm.nih.gov/8569815/
- Tao, R., Wang, R., Wan, Z., Song, Y., Wu, Y., & Li, R. (2022). Ketoconazole 2% cream alters the skin fungal microbiome in seborrhoeic dermatitis: a cohort study. Clinical and Experimental Dermatology, 47(6), 1088-1096. Access: https://pubmed.ncbi.nlm.nih.gov/35092701/
- Pityriasis versicolor. Adapted from Tao, R., Wang, R., Wan, Z., Song, Y., Wu, Y., & Li, R. (2022). Ketoconazole2% cream alters the skin fungal microbiome in seborrheic dermatitis: a cohort study. Clinical and Experimental Dermatology, 47(6), 1088-1096. Access: https://pubmed.ncbi.nlm.nih.gov/35092701/